Cervicaal medullair syndroom secundair aan craniocervicale instabiliteit en ventrale hersenstamcompressie bij erfelijke hypermobiliteit bindweefselaandoeningen: 5 jaar follow-up na craniocervicale reductie, fusie en stabilisatie
Fraser C. Henderson Sr1,2 •C. A. Francomano ¹• M. Koby¹ • K. Tuchman² • J. Adcock³ • S. Patel 4
Henderson2019_Article_CervicalMedullarySyndromeSecon (Origineel klik hier)
Ontvangen: 10 oktober 2018 / Aangepast: 28 november 2018 / Geaccepteerd: 10 december 2018
©De auteur (s) 2019
Samenvatting
Veel literatuur heeft de aandacht gevestigd op het “Chiari complex” , waarin de aanwezigheid van instabiliteit of compressie van de ventrale hersenstam aanleiding geeft om beide problemen op het moment van de operatie aan te pakken. Dit rapport behandelt de klinische en radiologische kenmerken en chirurgische resultaten in een opeenvolgende reeks van onderwerpen met erfelijke bindweefselaandoeningen (HCTD) en Chiari-misvorming. In 2011 en 2012 hebben 22 opeenvolgende patiënten met cervicaal medullair syndroom en door genetici bevestigd erfelijke bindweefselaandoening (HCTD), met Chiari-misvorming (type 1 of 0) en kyfotische clivo-axiale hoek (CXA) deelgenomen aan de IRB-goedgekeurde studie ( IRB # 10-036-06: GBMC). Twee proefpersonen werden uitgesloten op basis van de vorige cranio-spinale
fusie of niet-gerelateerde medische problemen. Symptomen, tevredenheid van de patiënt en werkstatus werden beoordeeld door een externe vragenlijst, pijn door visuele analoge schaal (0-10 / 10), neurologische onderzoeken door neurochirurg, functie door Karnofsky-prestatieschaal (KPS). Pre- en postoperatieve radiologische metingen van clivo-axiale hoek (CXA), de Grabb-MapstoneOakes-meting en Harris-metingen werden onafhankelijk uitgevoerd door neuroradiologen, met pre- en postoperatieve beeldvorming (MRI en CT), 10/20 met gewicht-dragende, flexie en extensie MRI. Alle proefpersonen ondergingen open reductie, stabilisatie achterhoofdsknobbel tot C2 en fusie met rib autograft. Er was 100% follow-up (20/20) op 2 en 5 jaar. Patiënten waren tevreden met de operatie en zouden het opnieuw doen, gezien dezelfde omstandigheden (100%). Statistisch significante verbetering werd waargenomen met hoofdpijn (8,2 / 10 pre-op tot 4,5 / 10 postoperatief, p <0,001, vertigo (92%), uit balans zijn (82%), dysartrie (80%), duizeligheid (70%), geheugenproblemen (69%), loopproblemen (69%), functie (KPS) (p <0,001). Neurologische tekorten verbeterden bij alle proefpersonen. Het CXA-gemiddelde verbeterde van 127 ° naar 148 ° (p <0,001). De Grabb-Oakes en Harris-metingen werden weer normaal. Fusie vond plaats in 100%. Er waren geen significante verschillen tussen de 2- en 5-jaarsperiode. Twee patiënten keerden terug na de operatie voor een oppervlakkige wondinfectie en twee patiënten hadden transfusie nodig. Alle patiënten waarbij de rib gebruikt was (rib oogst) hadden pijn gerelateerde pijn van die procedure (3/10), die met 5 jaar was afgenomen. De resultaten ondersteunen de literatuur, dat open reductie van de kyfotische CXA om de vervorming van de veneuze hersenstam te verminderen, en fusie/stabilisatie om de stabiliteit te herstellen bij patiënten met HCTD haalbaar is en geassocieerd wordt met een lage chirurgische morbiditeit, en resulteert in blijvende verbetering van pijn en functie. Rib oogst resulteerde in pijn gedurende meerdere jaren bij bijna alle patiënten.
Trefwoorden
- Ehlers-Danlos-syndroom.
- Craniocervicale instabiliteit.
- Clivo-axiale hoek.
- Cervicaal medullaire syndroom
✉ Fraser C. Henderson, Sr Henderson @ FraserHendersonMD .com 1 Doctor’s Community Hospital, Lanham, MD, VS 2 The Metropolitan Neurosurgery Group, LLC, Silver Spring, MD, VS 3 Harvey Institute of Human Genetics, Greater Baltimore Medical Center, Baltimore, MD, VS 4 Medical University of South Carolina, Charleston, SC, VS
Inleiding Veel studies hebben de aandacht gevestigd op de aanwezigheid van craniocervicale instabiliteit of basilaire invaginatie bij proefpersonen met Chiari 1 en Chiari 0 malformatie [1-23]. De behoefte aan reductie en stabilisatie bij basilaire invaginatie en craniocervicale instabiliteit worden herkend in gewrichtsontstekingen van het bindweefsel, zoals reumatoïde artritis en lupus [10, 17, 24-36] en erfelijke hypermobiele en ontwikkelingsstoornissen, waaronder osteogenesis imperfecta, achondroplasie, het syndroom van Down en het Ehlers-Danlos-syndroom (EDS) [8, 18, 21, 26, 31, 37-50]. Emblematisch voor de ongeveer 50 erfelijke bindweefselaandoeningen die worden gekenmerkt door gewricht hypermobiliteit is het Ehlers-Danlos-syndroom (EDS). Hoewel het Ehlers-Danlos-syndroom in 1905 werd beschreven, zijn de neurologische en spinale manifestaties ervan pas recentelijk gewaardeerd [18, 41, 51-66]. Deze erfelijke bindweefselaandoeningen worden gekenmerkt door fragiliteit van het weefsel, rekbaarheid van de huid, gewricht hypermobiliteit, vroegtijdige degeneratie van de schijf en spinale problemen en talrijke comorbiditeit aandoeningen. We rapporteren over een IRB-goedgekeurde retrospectieve cohortstudie van 20 opeenvolgende patiënten met erfelijke bindweefselaandoeningen en een kyfotische CXA, cerebellaire ectopie (18/20) en craniocervicale instabiliteit of ventrale hersenstamcompressie, die reductie en stabilisatie onderging. Dit is de eerste dergelijke studie om de 5-jaarsresultaten na craniocervicale reductie, stabilisatie en fusie in een patiëntenpopulatie met erfelijke bindweefselaandoeningen kritisch te beoordelen. In deze studie werd de CXA (clivo-axiale hoek) gebruikt om mogelijke potentieel hersenstam misvormingen aan te geven. De CXA heeft toenemende aandacht getrokken als een belangrijke radiologische meeteenheid om de aanwezigheid van neurologisch tekort en overweging voor craniocervicale stabilisatie aan te geven [4]. De redenering dat een kyfotische CXA wordt geassocieerd met pathologische verbuiging van de hersenstam (medullaire kyfose of knik) begon met Liszt, die voor het eerst zag dat clivo-axiale kyfose kon resulteren in neurologische gedragseffecten. Van Gilder rapporteerde dat CXA van minder dan 150 ° vaak geassocieerd waren met neurologische gebreken [67]. Breig heeft het belang aangetoond van mechanische spanning en vervorming van de hersenstam [68]. Menezes beschreef het “ steunpunt-effect bij basilaire invaginatie, waarbij tractie wordt toegepast op de caudale hersenstam en rostraal cervicaal ruggenmerg. Anderen hebben de heilzame gevolgen aangetoond voor de correctie van de CXA [1, 10, 12, 15, 30, 49, 69-75]. Het is belangrijk om te erkennen dat de CXA gewoon een statische weergave van een dynamiek is fenomeen. Algemeen werd aangenomen dat een CXA van minder dan 135 ° de drempelwaarde vertegenwoordigt waaronder chronische herhaalde letsels kunnen optreden als gevolg van mechanische vervorming van de lagere hersenstam en het bovenste ruggenmerg. De hypothese van de auteurs was dat vermindering van de Clivo-axiale kyfose en stabilisatie voor craniocervicale instabiliteit haalbaar was en geassocieerd met klinische verbetering in de populatie van erfelijke bindweefselziekte (HCTD).
Materialen en methoden
Onderwerp van registratie Gedurende een periode van twee jaar (2011-2012), werd een cohort van 22 opeenvolgende patiënten met de diagnose EDS, of in enkele gevallen niet-gespecificeerde erfelijke bindweefselaandoeningen (HCTD), geïncludeerd in de studie en ondergingen ze occipitale aandoeningen naar C1/C2-fusie voor craniovertebrale instabiliteit en flexieafwijking. Van de oorspronkelijke 22 opeenvolgende proefpersonen waren er twee uitgesloten: één had eerder een cranio-spinale fusie ondergaan en de tweede weigerde deel te nemen vanwege niet-gerelateerde medische problemen. De data-analyse werd daarom uitgevoerd op de resterende 20 proefpersonen, die allen waren ingeschreven in de IRB-goedgekeurde studie (IRB # 10-036-06: Greater Baltimore Medical Center). Bij 18 patiënten was ook cerebellaire ectopie aanwezig.
Evaluatie Symptomen werden beoordeeld aan de hand van een gestandaardiseerde vragenlijst beheerd door een derde op 2 en 5 jaar. Pijn werd beoordeeld door de visuele analoge schaal voor pijn (0-10 / 10). De neurologische onderzoeken werden uitgevoerd door de neurochirurg. De functie en het vermogen om weer aan het werk te gaan werden beoordeeld met de Karnofsky-prestatieschaal (fig. 1). Radiologische metingen werden uitgevoerd door een neuro-radioloog (MK) na 2 jaar. Pre- en postoperatieve radiologische metingen werden gemaakt of beoordeeld door de neuro-radioloog (MK). Proefpersonen ondergingen preoperatieve en postoperatieve beeldvorming met MRI en CT van de cervicale wervelkolom. Rechte, gewicht dragende flexie en extensie MRI van de cervicale wervelkolom werd verkregen bij 10/20 van de proefpersonen. Radiometrische controles werden uitgevoerd na 2 jaar follow-up en omvatten de clivo-axiale hoek (CXA), Grabb-Mapstone-Oaks-meting (de pBC2) en de horizontale Harris-meting (basis as interval of BAI). CXA is de meting in graden tussen de lijn getrokken langs het onderste derde gedeelte van de clivus en een lijn getrokken langs het achterste aspect.

Fig. 1 De Karnofsky-prestatiestandschaal

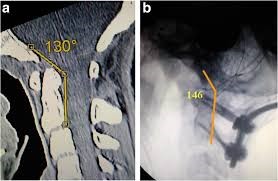
Fig. 2a
De normale CXA is ongeveer 155 ° ;,. In het weergegeven geval is de CXA 165 ° afnemend 10 ° in flexie en met 10 ° verlenging. b De pathologische axiale hoekhoek (CXA) is meer kyfotisch dan de normale CXA. De CXA is ingesloten door de achterste axiale lijn en een lijn getrokken langs het oppervlak van het onderste derde deel van de clivus. Een hoek van 135 ° of minder wordt als potentieel pathologisch beschouwd. De hier getoonde kyfotische CXA van 124 ° is duidelijk pathologisch en resulteert in een mechanische vervorming en verlenging van de hersenstam en het bovenste ruggenmerg, zoals schematisch weergegeven in de volgende afbeelding (figuur 2c). c Schematische weergave van een kyfotische CXA. Bij erfelijke bindweefselaandoeningen kan ligamenteuze rekbaarheid dus resulteren in een kyfotische CXA in flexie, met een gelijktijdige toename van de spanning () van de as [1, 76] (figuur 2a). De CXA-metingen werden genomen uit het flexiebeeld, wanneer het beschikbaar was (figuur 2b, c). De pBC2, of Grabb, Oakes-meting (Fig. 3) is de loodrechte meting van de dura naar een lijn getrokken van de basis naar de posterior inferior aspect van C2 [7, 76, 77]. Horizontale Harris-meting of BAI is de afstand van de basis loodrecht op de achterste axiale lijn (PAL) (figuur 4). Een meting groter dan 12 mm staat voor instabiliteit [76-78]. Indien mogelijk wordt de Harris-meting/BAI gemaakt van de MRI of CT in zowel flexie als extensie om de translatie (glijdende beweging) tussen flexie en extensie te beoordelen.
Inclusiecriteria voor occipitale-cervicale fusiestabilisatiechirurgie
Alle proefpersonen voldeden aan de volgende criteria:
- i. Formele genetica evaluatie en diagnose met een erfelijke bindweefselaandoening (CF)
- ii. Ondertekende toestemming
- iii. Ernstige hoofdpijn en/of nekpijn groter dan of gelijk aan 7/10 door de visuele analoge schaal voor langer dan 6 maanden.
- iv. Symptomen van het cervicale medullaire syndroom [1, 79]
- v. Aantoonbare neurologische gebreken
- vi. Congruente radiologische bevindingen waren in overeenstemming met het eerder ingestelde behandelingsalgoritme [70], inclusief kyfotische CXA (minder dan 135 °), craniocervicale instabiliteit (de Harris / BAI-meting in flexie minus de Harris-meting in extensie> 4 mm *), of laag liggende cerebellaire amandelen of Chiari-misvorming.
- vii. Mislukte conservatieve behandeling (fysiotherapie, activiteit modificatie, pijnstillers, nekbrace en in sommige omstandigheden chiropractie, elektrische stimulatie, massage)
* Opmerking: de normale Harris/BAI-meting verandert niet meer dan 1 mm tussen flexie en extensie. De auteurs stonden 3 mm toe voor fouten.



Operatieve techniek
Preoperatieve tractiereductie werd niet uitgevoerd. Proefpersonen werden geïntubeerd in de nekbrace met een GlideScope-intubatie-techniek voor beter zicht op de glottis en om hyperextensie van de nek te voorkomen. Sensorische opgewekte prikkels werden gedurende de hele operatie uitgevoerd. Een driepuntige Mayfield-hoofdsteun werd geplaatst en het proefpersoon werd op de borstkast gelegd. De cervicale wervelkolom werd zorgvuldig uitgelijnd om kanteling en rotatie te elimineren en vervolgens in een neutrale positie geplaatst, zoals gecontroleerd werd door fluoroscopie. Na het steriele maken van het wondgebied, werd de incisie gemaakt van inion tot C4, maar de subperiostale blootstelling was beperkt tot de occiput, C1 en C2. Voorzichtigheid was zeer geboden om de ligamenten te behouden die zijn gehecht aan het dorsale aspect van het wervellichaam van C2 en aan het caudale aspect van de C2 lamina, worden behouden. Een beperkte suboccipitale decompressie werd uitgevoerd met hoge snelheid boor en Kerrison rongeur van het foramen magnum naar boven 14 mm, maar zijwaarts gedragen tot de volle meridiaan van de dura. De dura werd niet geopend en er werd dus geen duraplastiek uitgevoerd. Open reductie van de craniocervicale kruising werd uitgevoerd om de CXA te normaliseren. Om de open reductie te bereiken, stapte de chirurg naar het hoofd van de tafel, gebruikte tractie, posterieure translatie en extensie op het craniocervicale junctie. De hoofdhouder werd vervolgens op zijn plaats vergrendeld en gecontroleerd met fluoroscopie (figuur 5). Sensorische en motorisch opgewekte potentialen werden continu gevolgd gedurende de procedure. De reductie werd bereikt in één tot vier iteraties, onder fluoroscopische geleiding, met als doel de CXA met ongeveer 20 ° [10, 12, 70] te verhogen en de basion over het middelpunt of de anterieure helft van de odontoid te brengen (figuur 6). ).
Deze proefpersonen ondergingen een craniocervicale fusie en stabilisatie om de gecorrigeerde CXA en relatie van de basion tot het odontoidproces te behouden en de craniocervicale junctie te stabiliseren. Om de stabilisatie te bewerkstelligen, was een titaniumplaat (Nex-Link OCT® Occipitale cervicaal plating system, Zimmer) enigszins geprofileerd en bevestigd aan de achterhoofdsknobbel. Titanium-schroeven van 3,5 mm werden geplaatst in de zijmassa’s van de C1 en de C2 pedikels bilateraal. Na reductie werden de schroeven met staven verbonden met de achterhoofdplaat [80-82]. In één geval was het noodzakelijk om schroeven in de C3 zijmassa’s te plaatsen om voldoende stabiliteit te bereiken. Om de fusie te bewerkstelligen, werden botoppervlakken schoongemaakt. Twee rib-autograften werden geoogst op ongeveer het T7-niveau [83]. De ribtransplantaten waren gevormd om te passen van het suboccipitale bot tot de bovenste halswervels, aangevuld met gedemineraliseerde botmatrix en vastgezet met nummer één proline om migratie van het transplantaat te voorkomen. Zowel de nek wond als de grafts werden vervolgens voorzien van drains. De patiënten werden gewoonlijk 1 dag na de operatie gemobiliseerd en gedurende 4 weken in een nekbrace (Miami J ™ of gelijkwaardig) gehouden. Fysiotherapie werd toen gestart.
Verklaring van de rechten van mens en dier
Alle procedures uitgevoerd in studies waarbij menselijke deelnemers betrokken waren, werden uitgevoerd in overeenstemming met de ethische normen van de institutionele en/of nationale onderzoekscommissie in de Verenigde Staten en met de verklaring van Helsinki van 1964 en de latere wijzigingen of vergelijkbare ethische voorschriften. normen. Geïnformeerde toestemming werd verkregen van alle individuele patiënten en deelnemers die in het onderzoek waren opgenomen.
Resultaten
Negentien proefpersonen waren vrouw en één man, met een gemiddelde leeftijd van 24 jaar (bereik van 12-53 jaar). Alle patiënten werden gediagnosticeerd met een erfelijke bindweefselaandoening (HCTD): tien hadden hypermobiele EDS (h-EDS), twee klassieke EDS, vier niet-gespecificeerde EDS en vier hypermobiliteitsspectrumstoornis. Alle proefpersonen (20/20) hadden een kyfotische CXA (minder dan of gelijk aan 135 °) en craniocervicale instabiliteit (Harris-meting / BAI van 4 mm of groter). Achttien proefpersonen hadden cerebellaire ectopie.
Pre-operatieve bevindingen
De meest prominente symptomen voorafgaand aan de operatie waren hoofdpijn (100%), vermoeidheid (100%), duizeligheid (100%), spierpijn, duizeligheid, zwakte van de arm, nekpijn, evenwichtsproblemen, geheugenproblemen, nachtelijke ontwaken, gevoelloosheid en zwakte van armen en benen en loopproblemen (Tabel 1).
Tevredenheid van de patiënt
Er was 100% follow-up na 2 jaar en 5 jaar (figuren 7 en 8). Alle patiënten waren tevreden met de operatie en zouden de operatie in vergelijkbare omstandigheden herhalen en een verbeterde kwaliteit van leven rapporteren (figuren 9, 10 en 11). Op één na alle patiënten zouden de operatie aan een familielid aanbevelen (figuur 10). Achttien van de twintig patiënten meldden dat de craniocervicale fusieoperatie hun beperkingen had verminderd; de overige twee patiënten, die antwoordden dat de
beperkingen waren niet afgenomen met een operatie, legde uit dat er beperkingen bleven bestaan van andere medische problemen en instabiliteit van de wervelkolom elders (Fig. 12).
Postoperatieve bevindingen
Postoperatief na 2 jaar werden statistisch significante verbeteringen gezien in duizeligheid (92%), hoofdpijn (85%), onbalans (82%), dysartrie (80%), duizeligheid (70%), geheugen (69%), lopen (69%) en frequent urineren overdag (42%) (Tabel 1). De gemiddelde hoofdpijn nam af van 8,1/10 pre-op naar 4,35/10 postoperatief (p <0,0001). Nekpijn betekent afgenomen bij 71% van de patiënten, van 6,45/10 tot 4,05/10 na de operatie (p <0,002), en spierpijn daalde van 6/10 naar 4,7/10 na de operatie (p <0,009) (Tabel 2). ). Verbetering, hoewel niet statistisch significant, omvatte tremoren (87%), syncope (86%), gevoelloosheid van de armen en handen (73%), gevoelloosheid aan de bovenste ledematen (73%), zwakte van de onderste ledematen (69%), doof gevoel in de rug ( 67%), slikmoeilijkheden (63%), zwakte van de bovenste ledematen (61%), gehoorproblemen (61%), gevoelloosheid van de onderste ledematen (55%) en GERD (55%) (Tabel 1). Evenzo bleef na 5 jaar een statistisch significante verbetering van duizeligheid (75%), loopproblemen (69%), spraakproblemen (67%), frequent urineren overdag (67%), hoofdpijn (65%) en onbalans (59 %). Verbetering van de gevoelloosheid van de bovenste ledematen, syncope, zwakte van de onderste ledematen, doof gevoel in de rug, problemen met slikken, zwakte van de bovenste ledematen, gehoorproblemen, en de gevoelloosheid aan de onderste ledematen was verbeterd, maar niet met statistische significantie (tabellen 2, 3, 4 en 5). Bij neurologisch onderzoek verbeterden degenen die zwak waren vóór de operatie, hoewel niet volledig. Het vermogen om van hiel tot teen te lopen, Romberg en gevoel werden allemaal verbeterd. Er was geen significante verbetering van de reflexen (Tabel 3).
Functioneel resultaat
De functie en het vermogen om weer aan het werk te gaan, zoals beoordeeld met de Karnofsky-prestatieschaal, vertoonden een zeer statisch significante verbetering (p <0,001). Preoperatief waren 12/20 proefpersonen volledig uitgeschakeld en 4/20 konden alleen voor zichzelf zorgen, maar konden niet naar het werk of naar school.
Henderson 219 2 jaar follow up (klik hier)
Voor die deelnemers die vóór de operatie symptoom / probleem hadden(b) Comparatie van symptoom/probleem vóór of na de operatie, een significante p-waarde duidt op minder vaak voorkomend symptoom/probleem postoperatief (c) Voor die deelnemers die voorafgaand aan de operatie niet de aanwezigheid van een symptoom/probleem hadden.

Postoperatief vertoonden 3/20 geen verandering en 3/20 verslechterde op de Karnofsky-schaal. Echter, 14/20 proefpersonen verbeterd in hun Karnofsky-score: 5/20 was verbeterd in de werk-/schoolstatus en twee extra vakken, waren op zoek naar deeltijdwerk of begonnen op school, voor een totaal van 7/20. Veel patiënten waren in staat om terug te keren naar de zorg voor hun gezin en in zekere mate van het leven te genieten; in totaal had 10/20 een Karnofsky van 80 of hoger (Fig. 7, Tabel 6). Karnofsky-scores werden na 5 jaar post-operatief opnieuw beoordeeld. Er bleef een statistisch significante verbetering (p <0,003). Elf van de 20 patiënten bleven op het werk of op school; 17/20 had verbetering in Karnofsky in vergelijking met pre-operatie, 1/20 had geen verandering en 2/20 was verslechterd (figuur 7). Er werd geen significant verschil gevonden tussen de 2-jarige en de 5-jarige Karnofsky (p <0,43) (figuur 7). Vergeleken met de 2-jaarscore was de 5-jaarse post-op Karnofsky-evaluatie verbeterd in 8/20, vertoonde geen verandering in 6/20 en verslechterde in 6/20.

Radiologische uitkomsten Open reductie was succesvol bij het normaliseren van de CXA in elk proefpersoon. Preoperatief, radiologisch onderzoek toonde abnormale CXA (minder dan of gelijk aan 135 °) aan bij 20/20 proefpersonen, met een gemiddelde CXA van 127 ° (figuur 8). Postoperatief na 2 jaar was de gemiddelde CXA 148 ° (p <0,001).Preoperatief werd de Grabb, Mapstone, Oakes-meting uitgevoerd in 18 proefpersonen; de methode leverde een meting op van meer dan 9 mm bij 9/18 patiënten, wat een hoge risicoklasse vormt voor compressie van de veneuze hersenstam [7]. Postoperatief na 2 jaar lagen alle proefpersonen (20/20) binnen het normale bereik (minder dan 9 mm).
Preoperatief toonde de horizontale Harris-meting craniocervicale instabiliteit bij 5/6 patiënten; bij deze patiënten was er pathologische translatie variërend van gemiddeld 4 tot 9 mm. De translatie in de Harris-meting was het verschil tussen dat gemeten op flexie en dat gemeten op extensie in de rechtopstaande MRI [76-78]. Post-operatief, als gevolg van de reductie en stabilisatie, was de translatie door horizontale Harris-meting minder dan of gelijk aan 1 mm bij 12 van de 14 proefpersonen en gelijk aan 2 mm bij 2 van de 14 proefpersonen (Tabel 4).
Elf van de twintig hadden Chiari-misvormingen (afdaling van de cerebellaire amandelen van 5 mm of meer onder McRae’s lijn), van wie er vijf een voorafgaande decompressie van het suboccipitale hadden ondergaan; één had een Chiari Zero; zes proefpersonen hadden lage cerebellaire amandelen (cerebellaire ectopia, waarbij de afdaling van de cerebellaire amandelen de drempel van 5 mm niet bereikte).
De fusiesnelheid zoals bepaald door postoperatieve CT-scan was 100%.


Complicaties van de operatie
Er waren geen sterfgevallen of ernstige peri-operatieve morbiditeiten. Twee proefpersonen ondergingen een transfusie tijdens de operatie. Twee personen hadden oppervlakkige infecties, waarvan er één terugkeerde naar de operatiekamer voor het sluiten van de rib wond dehiscentie. Milde tot matige pijn (3/10) op de ribgraft locatie was gebruikelijk na 2 jaar, aanzienlijk minder na 5 jaar. Ondanks het verlies van 20 tot 30 ° flexie en extensie op de craniocervicaal junctie, en 35 ° van rotatie naar elke kant op C1-C2, bereik van beweging was geen zorg voor een van deze onderwerpen. Een tot vier jaar na de craniocervicale fusie ontwikkelden sommige proefpersonen pijn door de suboccipitale instrumentatie (de “schroef zadels “) als gevolg van dunner weefsel en verzocht om het verwijderen van hardware (8/20 onderwerpen).



Discussie
Dit is de eerste 5-jarige studie om retrospectief de resultaten van craniocervicale fusie te onderzoeken bij patiënten met een erfelijke bindweefselaandoening en craniovertebrale instabiliteit. De studie evalueert de antwoorden van een cohort van 20 proefpersonen met een handicap en pijn in de neurologie, die niet-operatieve regimes hadden gefaald, die een kyfotische clivo-axiale hoek (CXA minder dan 135 °) en basilaire invaginatie hadden, of instabiliteit op de craniocervicale overgang (CCI) bij het vaststellen van een erfelijke bindweefselaandoening, zoals het Ehlers-Danlos-syndroom. Achttien van de twintig proefpersonen hadden laag liggende amandelamandelen, inclusief Chiari-misvorming, type I of type 0.
Ehlers-Danlos-syndroom
Emblematisch van de ongeveer 50 erfelijke bindweefselaandoeningen zijn de Ehlers-Danlos-syndromen (EDS), een heterogene groep van erfelijke bindweefselaandoeningen gekenmerkt door gezamenlijke hypermobiliteit, uitbreidbaarheid van de huid en fragiliteit van het weefsel. De classificatie van 2017 [84] erkent 13 subtypes, die voor de het grootste deel is te wijten aan mutatie van genen die coderen voor fibrillaire collagene of de enzymen die betrokken zijn bij post-translationele modificatie van collageen. Hypermobiel type EDS (h-EDS) wordt gediagnosticeerd op basis van klinische bevindingen [85], terwijl moleculaire testen beschikbaar zijn om de meeste andere vormen van EDS te bevestigen [84, 86-88]. De neurologische en spinale manifestaties van h-EDS en de klassieke vorm van EDS zijn beoordeeld [41, 89, 90].



Zie Tabel 6 uit Engelstalige versie (Klik hier)
Ligamenteuze beweeglijkheid op de craniocervicaal junctie
EDS is fundamenteel een aandoening van collageen en andere structurele componenten van bindweefsel, gekenmerkt door incompetente ligamenten, gewrichten en wervelkolom. Ligamenten zijn de belangrijkste occiput-C1-stabiliserende structuren [4]. In de aanwezigheid van ligamenteuze beweeglijkheid of verstoring, is de CCJ incompetent in de uitvoering van multiaxiale bewegingen [91, 92]. Craniocervicale instabiliteit (CCI) is dus een manifestatie van ligamenteuze beweeglijkheid in EDS [18, 53, 61, 62, 93, 94]. De meeste atlanto-occipitale gewrichtsbeweging treedt op bij flexi-extensie en de axiale rotatie is normaal gesproken beperkt; een rotatie van meer dan 5 ° aan het occipito-atlantale gewricht is abnormaal [95]. Het laterale atlanto-occipitale ligament voorkomt overmatige rotatie tussen occiput en atlas; incompetentie van het laterale atlantooccipito ligament resulteert in verhoogde contralaterale rotatie met 3 tot 5 °. Het tectoriale membraan en het achterhoofdligament, samengesteld uit parallelle bundels van collageen, beperken hyperflexie, handhaven de houding en helpen om de normale positie te herstellen [96]. In de populatie van patiënten met hypermobiliteit bindweefselaandoeningen, incompetente ligamenteuze verbindingen van de schedel naar de wervelkolom kunnen doorgaan naar CCI.
Neurologisch tekort is toegeschreven aan ligamenteuze beweeglijkheid bij de craniocervicale junctie
Neurologische verwonding is gebruikelijk bij veel andere bindweefselaandoeningen, zoals reumatoïde artritis, het syndroom van Down en erfelijke aandoeningen zoals osteogenesis imperfecta [10, 17, 18, 21, 25 -28, 30 – 35, 37, 42, 44 – 46, 48, 49]. Niet-storende strekschade van de neuroaxis is toegeschreven aan hypermobiliteit van de craniocervicale overgang bij zuigelingen en kinderen, waarbij de axonale letsels de neiging hebben gelokaliseerd te zijn naar de dorsale hersenstam, lagere medulla, in het bijzonder de corticospinale verbindingen bij craniocervicale junctie [97]. Vergelijkbare histopathologische bevindingen van zenuwbeschadiging werden waargenomen in de lagere hersenstam en het ruggenmerg, bij volwassenen [30, 71, 98 -100]. In de EDS-populatie zijn motorische vertraging, ontwikkelingscoördinatiestoornis, hoofdpijn secundair aan spinale compressie, onhandigheid en de relatief hoge mate van dyslexie en dyspraxie onderkend als een gevolg van de effecten van ligamenteuze beweeglijkheid op het centrale zenuwstelsel [18, 51, 53-60, 62, 66]. Verstrengeling van het posterioratlanto-occipitale membraan met de pijngevoelige dura is ook betrokken bij het ontstaan van hoofdpijn [101].
Het cervicale medullaire syndroom
Het cervicale medullaire syndroom, ook bekend als “craniocervicaal syndroom “ (ICD-9-CM-diagnosecode 723.2; ICD-10-CM-diagnosecode M53.0), omvat de symptomen van
cervicale spinale pathologie, meestal in de aanwezigheid van een “complexe Chiari “ (Chiari-misvorming met basilaire invaginatie of craniocervicale instabiliteit) [1, 3-5, 77, 79].
In het huidige onderzoek vertoonden alle proefpersonen hoofdpijn, vermoeidheid en duizeligheid, en de meesten rapporteerden, in dalende volgorde van frequentie: zwakte, nekpijn, onbalans, nachtelijk ontwaken, geheugenproblemen, loopproblemen, sensorische veranderingen, visuele problemen, duizeligheid, veranderd gehoor, spraakgebreken, mictieproblemen en dysfagie, en syncope episodes. Al met al worden deze symptomen redelijk beschreven als het “Cervicaal Medullair Syndroom “ [1, 77]. Hoewel er klinische overlappingen zijn, verschilt de klinische presentatie van de pure Chiari-misvorming van de complexe Chiari-misvorming. Chiari I-misvormingen worden voornamelijk gekenmerkt door de suboccipitale hoofdpijn, verergerd door Valsalva, hoesten of overmatig optrekken-duizeligheid, elementen van cerebellaire dysfunctie, lagere craniale zenuwstoornissen en loopproblemen [102]. Aan de andere kant, de “Complexe Chiari “ met ventrale hersenstamcompressie of craniocervicale instabiliteit aanwezig met andere genetische aandoeningen-zoals HOX D3 homeotische transformatie, Klippel Feil misvorming, erfelijke bindweefselaandoeningen [102-104] – en wordt gekenmerkt door piramidale veranderingen, met zwakte, hyperreflexie, pathologische reflexen, paresthesieën en sluitspierproblemen, naast hoofdpijn, nekpijn, duizeligheid, duizeligheid, dyspnoe, dysfonie, veranderd zicht en gehoor, syncope, loopveranderingen en veranderde slaaparchitectuur [5, 7, 10, 30, 70, 71, 105-107]. Dysautonomia is ook toegeschreven aan basilair-impressie [108].
Radiologische metrieken bij de diagnose van basilaire invaginatie en CCI
Drie radiologische metrieken die in dit onderzoek zijn gebruikt, de Clivo-axiale hoek (CXA), de horizontale Harris-meting [78] en de Grabb, Mapstone, Oakes-meting [7, 78] zijn aangenomen als gemeenschappelijke data-elementen (CDE’s) door de NIH / NINDS, en gekarakteriseerd als bruikbaar bij het identificeren van mogelijke CCI en basilaire invaginatie [1, 76, 77]. De CXA van minder dan 135 ° wordt als potentieel pathologisch beschouwd [10, 12, 18, 30, 70-75, 79, 109]. Heilzame gevolgen zijn toegeschreven aan de correctie van de CXA [10, 12, 69, 70, 107].
De Grabb, Mapstone, Oakes-meting van 9 mm of meer duidt op een hoog risico op compressie van de veneuze hersenstam, waarbij rekening moet worden gehouden met craniospinale reductie of transorale decompressie en fusiestabilisatie [7, 77, 79].
De horizontale Harris-meting (of BAI) was nuttig bij het aantonen van craniocervicale instabiliteit. Normaal draait de basion op een punt boven de odontoid en is er geen meetbare translatiebeweging tussen flexie en extensie. Een verandering in de horizontale Harris-meting van 2 mm of meer, zoals gemeten in flexie- en extensiebeelden, vertegenwoordigt pathologische translatie tussen de basion en odontoid [1, 10, 76, 77, 79, 110-114].
Niet-operatieve behandeling van patiënten met craniocervicale instabiliteit als gevolg van erfelijke bindweefselaandoeningen
Patiënten moeten een specifieke diagnose krijgen om hun zorgen te valideren en hun angsten weg te nemen. Er dient rigoureuze instructie te volgen om verzwarende activiteiten te voorkomen – impactsporten en langdurig zitten of rijden, het belang van frequente rustperioden, fysieke therapie – voor versterking, sagittale balans, houding en cardiorespiratoire conditie en verstandig gebruik van geschikte versteviging, vergezeld van isometrische oefeningen. Waar mogelijk moet behandeling van comorbiditeiten worden ondernomen.
Craniocervicale fusie moet worden beschouwd als de laatste optie, om te worden gebruikt wanneer een niet-operatieve behandeling is mislukt.
Indicaties voor chirurgie
Postieure occipito-cervicale fusie is geïndiceerd bij patiënten die basilaris-instraling, instabiliteit of abnormale biomechanica en cervicaal medullaire syndroom vertonen [13, 21, 25, 112, 115].
Daarom, op de tijd van decompressie van een Chiari-misvorming, zou de bevinding van basilaire invaginatie of craniocervicale instabiliteit aanleiding moeten geven tot overweging van fusie en stabilisatie [2, 3, 11, 18, 19, 21-23, 116, 117].
In dit onderzoek, omvattend indicaties voor chirurgie invaliderende hoofdpijn of nekpijn, symptomen die het cervicale medullaire syndroom vormen met aantoonbare neurologische bevindingen, congruente radiologische bevindingen, een vastberadenheid van de patiënt dat zij niet in staat waren om door te gaan met de normale activiteiten van het dagelijks leven en mislukte niet-operatieve behandeling. Hoofdpijn mag niet a priori worden toegeschreven aan craniocervicale instabiliteit. Bij de erfelijke bindweefselaandoeningen kan hoofdpijn vele oorzaken hebben: cervicogeen, vaatdissectie of veneuze occlusieve ziekte of trombose, intracraniële hypertensie of hypotensie, temporomandibulair gewrichtssyndroom, inflammatoire en infectieuze aandoeningen, neuralgie en migraine, orthostatisch tachycardiesyndroom (POTS) ) of mastcelactivatiesyndroom (MCAS) [41, 118, 119].
Radiologische parameters zijn nuttige richtlijnen, maar geen indicaties, als zodanig, voor operaties. De radiologische indicaties waren congruent met het eerder vastgestelde behandelingsalgoritme [70]. Abnormale radiologische meetgegevens kunnen bij patiënten voorkomen zonder neurologische symptomen.
Een aantal proefpersonen met CCI bleken ook atlanto-axiale instabiliteit te hebben, een radiologische en klinische bevinding die de beslissing om door te gaan met operaties zwaarder wogen. Occipitocervicale fusie is in sommige gevallen geïndiceerd voor alleen atlantoaxiale instabiliteit, of voor complexe cervicale misvormingen [21, 27]. Een patiënt met een erfelijke aandoening loopt het risico op problemen met multi niveau-instabiliteit; een blessure of een periode van invaliditeit kan leiden tot een verergering van de instabiliteit [120]. De complexiteit van deze patiënten vereist een rigoureus selectieproces. Selectie van kandidaten voor chirurgie moet standaardrichtlijnen en indicaties voor instabiliteit volgen, waarvan de diagnose vaak dynamische beeldvorming vereist [13, 14, 70]. Occipitocervicale fusie moet worden beschouwd als de laatste behandelingsoptie in deze patiëntenpopulatie [41].
Chirurgische open reductie
De vermindering moet op een doordachte en weloverwogen manier worden uitgevoerd om onjuiste of pijnlijke slechte uitlijning te voorkomen, “sterren kijken” … van buitensporige extensie of omgekeerd. Als de schedel onvoldoende is uitgeschoven, kan de orofaryngeale ruimte kleiner zijn en kan de patiënt ernstige dysfagie of mogelijk levensbedreigende dyspneu vertonen [121]. Om de juiste orofaryngeale ruimte te behouden, strekten de chirurgen de cervicale wervelkolom uit om 2 cm te handhaven tussen de voorste wervelkolomlijn en de achterrand van de onderkaak, zoals te zien is aan de laterale fluoroscopie. In de meeste gevallen werd de basion naar achteren vertaald om boven het midden van de odontoid te liggen. De kyfotische hoekmeting van de hersenstam boven het odontoïde proces, zoals gemeten door de CXA, werd genormaliseerd door extensie van de schedel op de craniocervicale overgang, waardoor het steunpunteffect van de odontoïde [49] en de mechanische spanning op de hersenstam [10, 12, 30, 41, 109, 122] werd verminderd. We hebben geprobeerd een milde cervicale lordose te bereiken.
Reductie, fixatie/stabilisatie lijkt de pijn en het neurologische tekort te verbeteren.
Er was 100% follow-up na 2 jaar en 5 jaar follow-up. Met uitzondering van het neurologische onderzoek werden de klinische gegevens verzameld door een derde partij en geanonimiseerd. Alle patiënten waren tevreden met de operatie, zouden de operatie herhalen in dezelfde omstandigheden en rapporteerden een verbeterde kwaliteit van leven. Alle patiënten behalve één zouden de operatie aan een familielid aanbevelen. Achttien van de twintig patiënten meldden dat de Craniocervicaal Fixatie Chirurgie hun beperkingen verminderde; twee meldden aanhoudende beperkingen van andere medische problemen en spinale instabiliteit elders.
Postoperatief toonden patiënten tijdens de 2 jaar durende follow-up een statistisch significante verbetering in frequentie en ernst van hoofdpijn, spraak, geheugen, vertigo, duizeligheid, gang, evenwicht en frequentie van de urine. Er waren ook verbeteringen bij de meeste patiënten met tremoren, syncope, onbalans, gehoorproblemen, dysartrie, slikproblemen, gevoelloosheid van de bovenste en onderste ledematen en rug, nekpijn en zwakte van de bovenste ledematen.
Na 5 jaar bleef er een statistisch significante verbetering in hoofdpijn, duizeligheid en onbalans, gang, spraakproblemen en frequent urineren overdag. Echter statistisch niet significant, was er ook een voortdurende verbetering van de bovenste extremiteit, terug en lagere gevoelloosheid, syncope, zwakte van de bovenste en onderste ledematen, slikmoeilijkheden en gehoorproblemen.
Tijdens de periode van 2 jaar was de verbetering van de Karnofsky-prestatiescore statistisch significant en bleef deze aanzienlijk verbeterd gedurende de follow-upperiode van 5 jaar, waarbij de meerderheid van de proefpersonen terugkeerde naar werk, school of thuis. Deze verbetering werd ondersteund door de waargenomen verbetering in neurologische tekorten; zwakte, hiel-tot-teen lopen, Romberg en sensatie.
Co-morbide aandoeningen in deze populatie die de uitkomst vertekenden
Na 5 jaar rapporteerden 8/20 patiënten invaliditeit uit comorbiditeiten. In overeenstemming met de literatuur presenteerden de meeste patiënten het posturale orthostatische tachycardiesyndroom en andere manifestaties van dysautonomia; veel patiënten kregen een diagnose van abnormaliteiten van CSV-hydrodynamica met intracraniale hypertensie of hypotensie, abnormaliteiten van intracraniële veneuze drainage als gevolg van sinusstenose of stenose van de jugularis. Hoofdpijn van migraine en temporomandibulaire gewrichtsstoornissen kwamen zeer vaak voor. Een meerderheid van de patiënten had tekort aan vitaminen en sporenelementen. Veel patiënten vertoonden cervicale instabiliteit met cervicogene hoofdpijn. gastroparese het superieure mesenteriale arteriesyndroom, het mestcelactivatiesyndroom deed zich voor en endocriene stoornissen. Verschillende patiënten werden gediagnosticeerd met bewegingsstoornissen, Tarlov-cysten, kypho-scoliose, tethered cord syndroom, neuromusculaire aandoeningen, angst en depressie [18, 41, 123-129].
Een multidisciplinair team, bekend met de vele comorbiditeiten en de gegeneraliseerde ligament beweeglijkheid in de gehele wervelkolom, is nodig om de vele problemen aan te pakken om het welzijn van de patiënt met een erfelijke bindweefselaandoening te verbeteren.
Complicaties van de operatie
Er waren geen sterfgevallen of ernstige peri-operatieve morbiditeiten. Er waren twee patiënten die intra-operatief een transfusie ondergingen, twee met oppervlakkige infecties waarvan er één terugkeerde naar de operatiekamer voor het sluiten van de rib-wond dehiscentie. Milde tot matige pijn op de riboogst-locatie was gebruikelijk na 2 jaar en nam aanzienlijk af na 5 jaar. Spinale instabiliteit is een mogelijke complicatie van riboogst, maar werd niet gerapporteerd in deze groep. De afwezigheid van verkeerde schroefpositie en vertebrale arteriebeschadiging [29, 130] wordt gedeeltelijk toegeschreven aan verbetering van instrumenten, pre-operatieve CT om de anatomie te onderzoeken en intra-operatieve fluor-CT om het construct real-time te beoordelen. Geen enkele patiënt klaagde over een verminderd nekbereik van beweging na de operatie. Ondanks het verlies van ongeveer 20 ° tot 30 ° flexie en extensie op het craniocervicale knooppunt en 35 ° van rotatie aan elke kant op C1-C2, was het bewegingsbereik geen probleem voor deze patiënten.
Een tot vier jaar na de craniocervicale fusie ontwikkelden sommige patiënten pijn aan de suboccipitale instrumentatie (de “schroef zadels “) als gevolg van weefselverdunning en verzochten om het verwijderen van hardware (8/20 onderwerpen). De auteurs hebben daarom craniocervicale instrumenten met een lager profiel gebruikt. Een kleiner profiel vereist doorgaans een kleiner formaat en een gladdere buitencontour van de instrumenten. De instrumentatie moet worden geconfigureerd om plaatsing zo laag mogelijk over de schedel mogelijk te maken, om de dikte van het weefsel dat over de instrumentatie ligt te vergroten.
Zorgen over de degeneratie van aangrenzende segmenten
De aanwezigheid van voortijdige schijfdegeneratie en ligamenteuze beweeglijkheid met een buitensporig wervelkanaal bewegingsbereik dat erfelijke bindweefselaandoeningen kenmerkt, maakt deze populatie kwetsbaar voor zowel axiale als appendiculaire gewrichtspathologie. In de meeste gevallen was er enige mate van instabiliteit in de midcervicale niveaus vóór de craniocervicale fusie, en veel van deze ondergingen vervolgens verdere cervicale wervelkolomoperaties (Tabel 7). Het was echter verrassend dat het aangrenzende segment C2-3, zelden geïsoleerde segmentinstabiliteit liet zien na de craniocervicale fusie.
Goel heeft gesuggereerd dat ligamenteuze instabiliteit bij de craniocervicale verbinding de neuromusculaire controle verlaagt, wat leidt tot verdere schade aan het centrale zenuwstelsel in een nagalmproces dat verder wordt verergerd door de aanwezigheid van ondervoeding en verlies van conditionering [120].
Daarom moeten de vermeende voordelen van craniocervicale fixatie-verbetering van neuromusculaire controle worden afgewogen tegen de mogelijkheid van aangrenzende segment degeneratie en verhoogde neiging tot verdere wervelkolomoperaties.
De vele co-morbide aandoeningen, de frequente osteopenie en de kleine botstructuur van deze populatie lijken het risico op hoge operaties te zijn. Toch waren de uitkomsten van de operatie verrassend bevredigend, misschien omdat deze populatie jonger is en in sommige opzichten gezonder dan die in gepubliceerde onderzoeken naar craniocervicale fusie voor reumatoïde artritis, kanker, trauma, infectie en ouderen [21, 29, 32].
Is kyfose van de CXA een overweging bij de bepaling om een fixatiestabilisatie uit te voeren?
De clivo-axiale hoek (CXA) heeft een normaal bereik van 145 ° tot 165 °. Door de flexie van de nek neemt de CXA gewoonlijk met 10 ° af, en verlenging van de nek verhoogt de CXA met ongeveer 10 °.
Nagashima meldde dat een hoek van minder dan 130 ° hersenstamcompressie kan produceren [62, 73]. Van Gilder rapporteerde dat een CXA van minder dan 150 ° geassocieerd was met neurologische veranderingen [67]. Kim, Rekate, Klopfenstein en Sonntag rapporteerden dat een kyfotische CXA (minder dan 135 °) een oorzaak was van mislukte Chiari-decompressie; daaropvolgende open reductie om de CXA te normaliseren resulteerde in een niet-substantiële verbetering bij 9/10 van de proefpersonen, wat de auteurs ertoe aanzette de kyfotische CXA te beschrijven als een vorm van “non-traditionele basilaire invaginatie “ [12].

Morishita suggereerde dat een clivo-axiale hoek van minder dan 135 ° een risicofactor is voor compressie van het ruggenmerg [131]. Kubota rapporteerde in een retrospectieve reeks van foramen magnum-decompressie voor Chiari en Syringomyelia dat de syrinxes niet afnamen bij patiënten bij wie de CXA minder dan 130 ° was [15]. Brockmeyer rapporteerde in een retrospectieve pediatrische reeks van Chiari-decompressies dat 20% van de patiënten terugging naar een operatie voor reductie en stabilisatie voor kyfotische CXA, craniocervicale instabiliteit of de aanwezigheid van een Chiari 1.5 [4], een bevinding die door Klekamp en anderen wordt herhaald in de volwassen populatie [6, 7, 9, 13, 19, 21, 132, 133]. De medulla wordt geknikt als de CXA meer kyfotisch wordt; toenemende kyfose van clivo-axiale hoek creëert een steunpunt waarmee de odontoïde de hersenstam vervormt [49, 132, 134]. Een vollediger verhandeling over het belang van de CXA is elders gepresenteerd [70]. In deze studie werd de gemiddelde preoperatieve CXA van 129 ° verhoogd tot 148 ° door open reductie van de kyfose, wat correleerde met verbetering van de patiënt. De waargenomen verbetering kan echter het gevolg zijn geweest van craniocervicale stabilisatie.
Pathofysiologie
Een kyfotische CXA wordt geassocieerd met buiging en rek van de lagere hersenstam en het bovenste ruggenmerg, en een voorbode naar neurologisch tekort [9, 22, 32, 68, 135]. Het uitrekken van een neuronenzenuw vermindert de neurale afvuursnelheid en amplitude [136]. Het overheersende substraat voor door deformiteit geïnduceerde verwonding is het axon: elektronenmicrofoto’s vertonen klontering, verlies van microtubuli en neurofilamenten, verlies van axontransport en ophopingen van axoplasmatisch materiaal geïdentificeerd als de retractiekogel, of retractiebol, analoog aan diffuse axonale schade (DAI) in de hersenen [137-142]. Axon retractiebollen zijn het gevolg van rek / vervormingsletsel en letsel in diermodellen [98, 100, 143, 144], in de cortico-spinale banen van de hersenstam bij zuigelingen met geschud kindersyndroom, volwassenen met ruggenmergletsel en bij basilar invaginatie [30, 109, 143, 145, 146]. Op moleculair niveau vervormt uitrekken van zenuwweefsel Na + -kanalen, wat leidt tot verhoogde membraandepolarisatie en een daaruit voortvloeiende schadelijke influx van Ca ++ [147]. De epi genetische effecten van mechanische spanning manifesteren zich in de waarneming van verhoogde expressie van N-methyl-daspartaat in het uitgerekte neuron, veranderde mitochondriale functie en apoptose [148-150].De klinische verbetering waargenomen in dit cohort is de veronderstelde consequentie van vermindering van mechanische misvorming van het zenuwstelsel en eliminatie of matiging van microtrauma van craniocervicale instabiliteit [10, 16, 49, 107], consistent met de experimentele modellen van axonen onderworpen aan spanning [149, 151-154].
Controversie
De behandeling van andere vormen van degeneratieve en erfelijke bindweefselaandoeningen is stevig verankerd in de literatuur. Behandeling van de EDS-patiënt was echter om verschillende redenen problematisch. Ten eerste, hoewel EDS voor het eerst werd beschreven in 1901, is de herkenning van spinale en neurologische manifestaties pas recent [56, 62, 18, 41, 51, 53-55, 57-61, 66]. Omdat deze informatie nieuw is, is er een gebrek aan bewijs om het beheer van deze genetische aandoeningen te baseren. Ten tweede wordt EDS als een “onzichtbare-stoornis” beschouwd. EDS-patiënten worden gekenmerkt door een jeugdige huid en het uiterlijk van een goede gezondheid, waarbij hun ernstige pijn en handicap worden genegeerd. Ten derde, het legioen van ongelijksoortige symptomen als gevolg van ligamenteuze zwakte van de gewrichten en de wervelkolom, en de vele co-morbide aandoeningen die gepaard gaan met EDS, is begrijpelijkerwijs het gevolg van ontslag door zorgaanbieders vanwege het grote aantal schijnbaar uiteenlopende symptomen. De auteurs pleiten ervoor dat de indicaties voor Craniocervicaal Fusie niet anders mogen zijn dan voor de niet-EDS-populatie, met de waarschuwing dat de
ligamenteuze beweeglijkheid vaak dynamische beeldvorming vereist om de pathologie aan te tonen [1, 13, 14, 27, 77, 112, 155]. Occiput tot C2-botfusie, in tegenstelling tot atlantoaxiale fusie in combinatie met fixatie, is besproken [3, 38, 69, 82, 115, 155]. Een vergelijking van verschillende methodologieën voor botfusie is ook besproken [83].
De economische betekenis van hypermobiliteit bindweefselaandoeningen
Behandeling van de EDS-populatie is problematisch vanwege het uiteenlopende spectrum van ernst van de ziekte en presentatie voor wie in de meeste gevallen geen genetische tests beschikbaar zijn. In de ervaring en overtuiging van de meeste EDS-zorgverleners lijden EDS-patiënten gedurende tientallen jaren aan tientallen bezoeken aan specialisten, voordat de diagnose van EDS wordt gesteld, gedurende welke tijd zij enorme medische middelen verbruiken via bezoeken aan de spoedafdeling en ongepland, vaak verlengd, opnames in het ziekenhuis. De epidemiologie van EDS is niet bekend; er is echter weinig fenotypisch verschil tussen patiënten met h-EDS en de zeer grote populatie die eerder gediagnosticeerd was met een gezamenlijke hypermobiliteitsstoornis (nu aangeduid als hypermobiliteitsspectrumstoornis) met dezelfde vroege degeneratie van de wervelkolom en gewrichten, en dezelfde co-morbide voorwaarden [156-158]. Daarom zijn de auteurs van mening dat eerdere herkenning van deze erfelijke aandoeningen aanzienlijke kostbare specialistische bezoeken zou verminderen, waardoor de zorg voor deze patiëntenpopulatie zou verbeteren. Vroege herkenning, voorzichtige behandeling en niet-operatieve therapie kunnen voldoende zijn om de patiënt te stabiliseren en in veel gevallen een chirurgische ingreep te voorkomen. In dit cohort is 55% van de proefpersonen weer aan het werk gegaan en betalen ze belasting, of gaan ze volledig of parttime naar school met uitzicht op een toekomstige baan of dienen ze de samenleving door hun familie te verzorgen.
Beperkingen van het onderzoek
Dit IRB-onderzoek is een single-center, niet-gecontroleerde analyse van een klein cohort van onderwerpen, verwezen door medische zorgverleners uit een breed geografisch gebied (VS en Canada). De studie werd vóór elke operatie opgezet, maar de proefpersonen werden pas na de operatie geïncludeerd. Daarom moet dit als een retrospectieve studie worden beschouwd. De uitkomstgegevens zijn tot op zekere hoogte versluierd door de aanwezigheid van eerdere Chiari-chirurgie (vijf), meerdere comorbiditeitscondities die veel voorkomen bij EDS, en meerdere operaties binnen de 5-jarige follow-up periode (12/20). De complexiteit van de comorbiditeit en andere operaties zijn onbetaalbaar tot meer complexe statistische methoden. Deze patiënten bleken de meest ernstig getroffen patiënten binnen het spectrum van erfelijke bindweefselaandoeningen te zijn. Niet elke patiënt had cerebellaire ectopia (18/20). Proefpersonen kunnen de ernst van hun preoperatieve symptomen bij ondervraging tijdens de follow-up van 2 jaar onnauwkeurig hebben gemeld en hebben mogelijk de mate van verbetering overdreven. De nauwkeurigheid van de rapportage werd echter verbeterd door de aanstelling van twee onafhankelijke onderzoekers, die de interviews van de proefpersonen uitvoerden op 2 en 5 jaar. Sommige proefpersonen hebben mogelijk een operatie gezien als middel om hun lijden te valideren. Er was geen controle over een placebo-effect [159].
Conclusie
Deze studie ondersteunt de hypothese dat craniocervicale reductie, stabilisatie en fusie haalbaar zijn en geassocieerd met klinische verbetering bij patiënten in de HCTD-populatie met Chiari-malformatie of cerebellaire ectopie, kyfotische clivoaxiale hoek, compressie van de veneuze hersenstam en / of craniocervicale instabiliteit. De neurologische en functionele verbeteringen in verband met craniocervicale fusie/stabilisatie lijken klinisch significant en duurzaam te zijn. Dat gezegd hebbende, moet craniocervicale fusie worden beschouwd als een laatste redmiddel na een redelijke reeks niet-operatieve behandelingen.
Dankbetuiging aan Betsy G. Henderson voor hulp bij lay-out en bewerking, en voor de patiënten die dit onderzoek hebben geïnformeerd.
Naleving van ethische normen
Financiering
Deze studie werd uitsluitend gefinancierd door de Metropolitan Neurosurgery Group, LLC.
Belangenconflict
Een van de senior auteurs (FCH Sr.) was de eerste auteur van een patent op een craniocervicale stabilisatie apparaat, dat momenteel wordt ontwikkeld door LifeSpine, Inc. (Huntley, IL) en verwante patenten die eindige elementenanalyse (analyse van het letsel aan het ruggenmerg) van het centrale zenuwstelsel, wiskundige voorspelling van neuro-gedragsverandering en gerelateerde apparaten die relevant zijn voor aandoeningen van het centrale zenuwstelsel bespreken. de craniocervicale kruising. Dezelfde auteur (FCH Sr) heeft zijn royalty’s voor het craniocervicale-apparaat gedoneerd aan de Chiari Syringomyelia Foundation (CSF).
Ethische goedkeuring
De studie werd uitgevoerd onder auspiciën van het Greater Baltimore Medical Center (IRB # 10-036-06: GBMC). Deze studie volgde alle vereisten van de Helsinki-verklaring van 1964 en de latere wijzigingen of vergelijkbare ethische normen.
Geïnformeerde toestemming
Elke patiënt ondertekende een geïnformeerd consentformulier om deel te nemen aan het onderzoek.
Open Access
Dit artikel wordt verspreid onder de voorwaarden van de Creative Commons Attribution 4.0 International License (http: // creativecommons.org/licenses/by/4.0/ ), die onbeperkt gebruik, distributie en reproductie op elk medium toestaat, mits je geeft gepast krediet voor de oorspronkelijke auteur (s) en de bron, een link naar de Creative Commons-licentie en aangeven of er wijzigingen zijn aangebracht.
Aantekening van de uitgever
Springer De natuur blijft neutraal met betrekking tot rechtsvorderingen in gepubliceerde kaarten en institutionele voorkeuren.
Referenties


